Drave sindrom: uzroci, simptomi, dijagnoza i liječenje
Drave sindrom je otporan (ne može se liječiti) oblik epilepsije povezan s napadajima izazvanim febrilom. Karakterističan je autosomni dominantni tip nasljeđivanja.
To je teška infantilna mioklonička epilepsija (TMEM). Ova se patologija naziva i encefalopatija kod novorođenčadi. Pojavljuje se s učestalošću 1: 40000 novorođenčadi, dječaci su dva puta češće bolesni. Prvu godinu debitira i manifestira febrilne (s porastom temperature) i afebrilne (pri normalnoj temperaturi) generalizirane i lokalne napade uz prisutnost kratkotrajnih trzanja mišića (mioklonija). Djeca zaostaju u mentalnom razvoju, nisu podložna anti-epileptičkom tretmanu.
klasifikacija
Odnosi se na oblike epilepsije koji imaju simptome i generalizirane i parcijalne epilepsije.
Povijesna pozadina
Sindrom je 1978. otkrio epileptolog Charlotte Drave i nazvan je po autoru. Do tog vremena, ovaj oblik epilepsije pripisivan je Lennox-Gastaut sindromu.
Mnogi autori smatraju da je ime TMEM neuspješno, jer se mioklonični napadaji obično pridružuju nekoliko godina nakon debija, au nekim slučajevima mogu biti odsutni.
Njemačka je 1999. godine predložila izraz "teška idiopatska epilepsija s znakovima grand mal u djetinjstvu".
Godine 2001. Japan: hemi-grand mal infancy.
Godine 2004. Francuska: polimorfna epilepsija djetinjstva.
Trenutno se koristi eponimicheskom pojmu - Draveov sindrom.
etiologija
Je patologija natrijevih kanala. Normalno, natrijevi kanali održavaju konstantnu količinu natrija u stanici i njenu električnu aktivnost. Drave sindrom se razvija kod osoba s genetskim defektom u natrijevim kanalima. Ovaj je fenomen otkriven 2001. godine kada je izolirana mutacija gena SCN1A (podjedinica natrijevog kanala). Od 2001. godine nastavljena su istraživanja genetske mutacije. Trenutno je poznato više od 100 vrsta genetskih oštećenja SCN1A.

Mutacije su različite i mogu povećati, smanjiti ili ne promijeniti podražljivost živčanih stanica. Drave sindrom javlja se samo u slučaju povećane razdražljivosti neurona i jedini je epileptički sindrom, čija se dijagnoza temelji na DNK analizi.
U 20% slučajeva mutacija gena nije uzrok bolesti, a etiologija nije poznata. Postoje dokazi o obiteljskoj anamnezi febrilnih napadaja i epilepsije.
Klinička slika
prvo simptomi sindroma Drava se može pojaviti u dobi od 7 godina. Tijek bolesti je postavljen.
- Debi na pozornici. Nastaje u dobi od 1 godine. Pojavljuje se u obliku febrilnih napadaja. Pojavljuju se s niskom temperaturom i kratkom su naravi. Transformacija febrilnih napadaja u različite oblike epilepsije kreće se od 3 do 5%.
- "Katastrofalna" faza. U dobi od 1-4 godine febrilne napadaje mogu se zamijeniti afebrilnim i postati epileptički.
- Faza stabilizacije. Nakon 4-5 godina, napadaji se javljaju rjeđe? i bruto kognitivno oštećenje (gubitak pamćenja, intelektualno oštećenje) i neurološki deficit (epileptička encefalopatija) dolaze do izražaja.
Neurološki status
Prije kliničkih manifestacija, djeca su zdrava, fizički i neuropsihijatrijski razvoj zadovoljava starosne standarde. Nakon debija dolazi do smanjenja tonusa mišića, povećava se refleks tetive, razvijaju se znaci piramidalne insuficijencije. Nakon 1 godine, djeca imaju ataksičan (nesiguran) hod i nespretne pokrete.
Ekstrapiramidalni poremećaji u obliku povećanog tonusa mišića, tremora i ukočenosti pokreta pridružuju se školskoj dobi. пубертатном возрасте pubertet simptomatologiju nadopunjuju namjerni tremor (javlja se tijekom kretanja i ne postoji u mirovanju) i neepileptički mioklonus (spontana kontrakcija i opuštanje mišićnog područja). Bolest je komplicirana zbog deformiteta skeleta (kifoskolioza, plosnatog stopala).
Progresija neuroloških poremećaja traje do 8 godina nakon toga, stanje se stabilizira.
Kognitivni razvoj (sve vrste mentalnih aktivnosti)
Na početku bolesti psihoverbalni razvoj se usporava, a kasnije dolazi do njegove potpune regresije. Paralelno, postoje poremećaji u ponašanju (hiperaktivnost, autizam). Do dobi od 5 godina razvija se mentalna retardacija. Smanjenjem učestalosti napada moguće je poboljšati kognitivne funkcije.
Obilježja napada
- Atipična apsancija. Pronađeno u 40-95% djece. Napad se razvija postupno u pozadini normalnih aktivnosti. Nastaje u dobi od 4 mjeseca do 6 godina. Karakterizira ga atonska (izostavljanje ramena, pasivno kimanje, nagli pad) ili mioklonska komponenta (aktivni ritmički čvorići, mioklonus očnih kapaka i mišići ramenog pojasa). Uz izrazito vegetativno obojenje (promjena boje kože, povećan rad žlijezda slinovnica i znojnica), poremećaj hoda. Trajanje od nekoliko sati do nekoliko dana. Simptomi su najizraženiji nakon buđenja.
- Masivni epileptički napadaji (mioklonus). To je glavni klinički simptom i razvija se godinu ili više nakon debija u dobi od 1,5 do 4 godine. Postupno se povećava intenzitet i učestalost napada. Myoclonus se najčešće vidi u mišićima vrata i leđa. Prikazuje se "kimanjem", potresanjem ramena s "povraćanjem" ruku, ritmičkim naginjanjem glave natrag, savijanjem tijela. Za napade karakterizirane serijom, povećanje nakon buđenja i pada u snu, visoka osjetljivost na svjetlo.
- Neepileptički mioklonus. Razvija se nakon 4-5 godina. To je izazvano pokretima. Pokriva krajnje dijelove udova i ima nisku amplitudu. Trzanje mišića je vizualno teško uočiti, ali možete ga opipati. Nema promjena na EEG-u.
- Izmjenične hemokonvulzije. Pojavljuju se na jednoj ili drugoj strani tijela.
- Žarišni napadi. Pronađeno u 43-79% djece. Postoje složeni motorički, motorički, versive paroksizmi.

Dijagnoza sindroma Drave
Težak postepeni razvoj kliničke slike i debut s febrilnim napadajima. Potrebno je 1-2 godine od početka manifestacije do uspostavljanja dijagnoze. Dijagnoza je nesumnjivo u tipičnoj klinici bolesti. Moguće je posumnjati na Draveov sindrom kod svakog djeteta s normalnim razvojem s produženim febrilnim napadima koji su započeli u prvoj godini života i koji su se razvili nakon afebrilnih napadaja bilo kojeg tipa i razvojnog poremećaja.
Dijagnoza se temelji na podacima kliničkog pregleda, analizi napadaja, EEG promjenama i dugoročnom promatranju pacijenta.
Kriteriji dijagnoze:
- Počevši od 1 godine života.
- Febrilni napadi.
- Mioklonični napadaji nakon 2 godine.
- Atipične apsantije, žarišne, hemikonvulzivne i naizmjenične hemikonvulzije.
- Visoka učestalost napadaja, status epilepticus.
- Izražene povrede mentalnih aktivnosti.
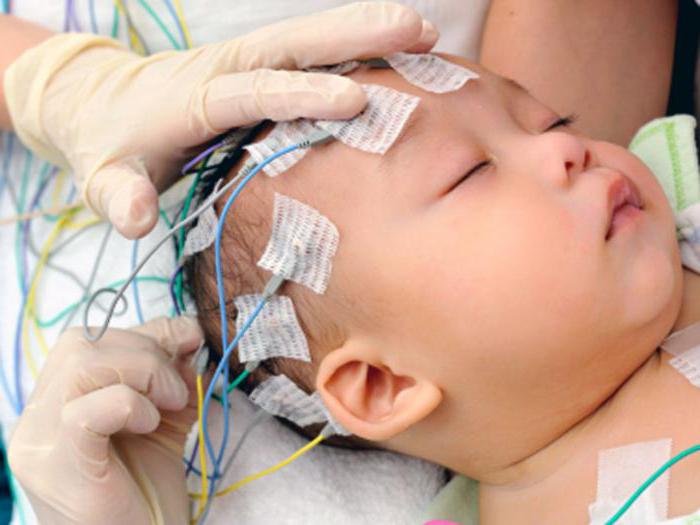
- EEG. Postupno se razvija EEG promjena. U prvoj godini života pokazatelji odgovaraju normi, u drugoj godini života otkrivaju usporavanje glavne aktivnosti, kombinaciju regionalne i difuzne epileptiformne aktivnosti, manifestacije svjetlosne osjetljivosti. Trenutno, video EEG praćenje sna postaje sve više dijagnostički.
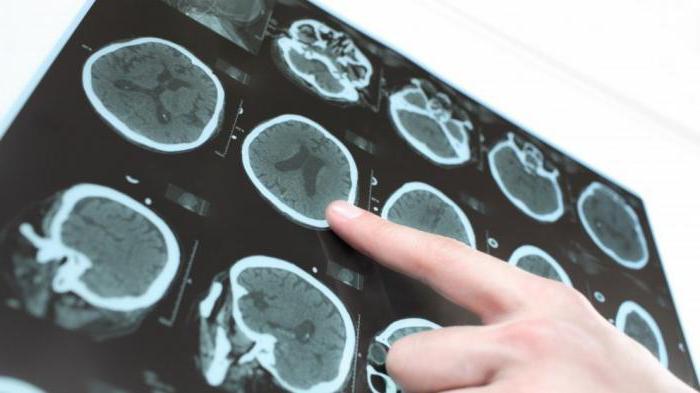
- Neuroimaging s MRI: difuzna atrofija moždane kore, koja je izraženija u frontalnim i temporalnim režnjevima; cerebelarna atrofija; umjereno povećanje komore mozga. Opisani su pojedinačni slučajevi u obliku lokalnih promjena: ciste, temporalna skleroza, smanjenje volumena temporalnog režnja, disemelinacija.
- DNA analiza: otkrivanje mutacije u genu SCN1A, koji može biti odsutan u Draveovom sindromu.
- Autosomni dominantni način nasljeđivanja. Ako postoji mogućnost konzultiranja genetike.
Liječenje Drave sindroma
TMEM je jedan od najotpornijih na liječenje sindroma. Ne postoje visoko djelotvorni antikonvulzivi za suzbijanje napadaja u Dravskom sindromu. U ranoj dobi, barbiturati i benzodiazepini mogu biti učinkoviti kratko vrijeme; u starijoj dobi, kombinacija valproata i topiramata je optimalna.
Antiepileptici s pozitivnim učinkom:
- Lijek izbora - "Valproat". Povećava sadržaj GABA u središnjem živčanom sustavu.
- Benzodiazepini. Smanjiti podražljivost neurona zbog afiniteta s inhibitornim neurotransmitorom GABA.
- Barbiturati. Zabraniti prijenos živčanih impulsa.
- „Etosuksimid”. Inhibira uništavanje GABA, smanjuje provodljivost živčanih impulsa.
- „Topiramat”. Povećava aktivnost GABA.
Antiepileptici koji mogu pogoršati napad:
- „Lamotrigin”.
- „Fenitoin”.
- „Karbamazepina.”
- "Vigabatrin".
Liječenje kortikosteroidima, imunoglobulinima, ketogenom dijetom i stimulacijom vagusni živac nije pokazao učinkovitost.
Vrlo je važno pratiti tjelesnu temperaturu, osobito u razdoblju zarazne bolesti. Pokazalo se da takva djeca smanjuju temperaturu iznad 37 stupnjeva uzimajući antipiretike. Praćenje temperature treba provoditi ujutro i navečer. Potrebno je isključiti pregrijavanje djeteta (tople kupke, izlaganje suncu). Roditelji moraju znati za fotostimulaciju (izlaganje svjetlu). Neka djeca posjeduju autostimulaciju i od nje dobivaju zadovoljstvo. Oni uzrokuju napad pokrivajući oči i podižući očne jabučice prema gore s ritmičkim trzanjem kapaka. Ova skupina djece doživljava opsesije primajući tako sumnjivo "zadovoljstvo" i uz medicinsko olakšanje napada, oni ne ostavljaju pokušaje da ponovno izazovu napad.

pogled
Remisiju je vrlo teško postići. Cilj liječenja je smanjiti broj napadaja, spriječiti epizode serioznosti i razvoj epileptičkog statusa. Potrebno je poboljšati pokazatelje kognitivnih funkcija, prilagoditi djecu u društvu. U dobi od 12-14 godina, napadi postaju rjeđi, a astenično-vegetativni poremećaji i mentalni poremećaji pojavljuju se u prvi plan. Smrtnost u djetinjstvu iznosi 20%.